 亚专科
亚专科

研究背景
2015年开始,成人中风的临床指南进行了革新:多项随机临床试验确定近端大血管闭塞(large vessel occlusion, LVO)后6小时内机械血栓切除术(mechanical thrombectomy, MT)的患者能够获益。在2018年,由于前循环LVO导致的MT用于急性动脉缺血性卒中(AIS)的时间窗根据缺血半暗带延长至16小时,基于临床并发症和梗死体积不匹配延长至24小时。机械血栓切除术(MT)已成为成人LVO标准治疗方式。尽管缺乏循证证据,但也有研究者们也在儿童卒中患者中采用MT治疗方式,以预防卒中后终身残疾。
已有一些研究报道了LVO儿童从MT中受益的临床经验。这些个案和病例系列的荟萃分析表明,MT与大约三分之二的良好短期预后相关。然而,由于对阳性结果病例报告的发表偏倚很普遍,在儿童期MT的真正疗效方面尚不明确,在儿童LVO这样的罕见疾病中尤为棘手,尤其针对儿童LVO进行RCT研究可能永远不可行。
儿童MT术后程序性不良事件的真实发生率也是未知的。已发表的儿童期MT建议通常着重于降低并发症的风险。由于并发症,例如心脏功能障碍和凝血病,麻醉的风险以及儿童血管大小问题,MT在儿童患者可能承担更大的风险。此外,如果采用MT治疗,可能需要将儿童转移到以成人为基础的病房条件中,而其在医疗复杂的儿科护理方面经验较少。美国心脏协会/美国中风协会关于小儿中风的指南指出,儿童AIS的超急性治疗存在争议,儿童AIS中MT的安全性尚不清楚,与治疗有关的并发症和不良后果也很明显。在医学文献中也未见报道。
本研究假设:已发表的报告可能夸大了MT的益处,并且不一致地报告了关键结果指标,这些指标对于建立合理的儿童护理指南至关重要。在本研究中,研究者报道了TIPSTER(Thrombolysis in Pediatric Stroke Extended Results)研究中儿童队列中的患者和临床结局,并将这些数据与从已发表的文献中获得的数据进行了比较。
研究方法
研究对象与研究队列
这项研究得到了西雅图儿童机构审查委员会的批准,该委员会放弃了基于最小风险而签署书面知情同意书的需要。当前的研究TIPSTER(Thrombolysis in Pediatric Stroke Extended Results)是一项国际多中心回顾性研究,该研究使用了如前所述通过TIPS试验(NIH : R01NS065848)开发的主要小儿卒中中心的基础设施.23回顾性研究收集了2010年至2019年之间接受MT治疗AIS的42名儿童的数据。为了最大程度地减少偏倚,要求首诊点在转诊之前报告其接受过MT治疗的所有儿童,无论是在其首诊点还是在外部医院。将短期结果定义为MT前后美国国立卫生研究院卒中量表(NIHSS)的变化,并与2020年之前发布的病例报告和病例系列进行了比较。
如果在研究地点转诊之前或之前接受过MT的AIS治疗,则在研究地点接受护理的18岁及以下的患者符合入组条件。脑卒中亚型的分类采用了儿童AIS分类和诊断评估标准,主要分类为:儿童小血管性动脉病,儿童小血管病变,儿童小血管病变,儿童单侧局灶性脑动脉病,儿童双侧脑动脉病,主动脉/颈动脉病,心脏栓塞其他,包括隐源性和多因素的。
研究结果
在本研究中心中,收集了42例因AIS而接受MT治疗的儿童的数据。中位年龄为13.7岁(介于9个月至18.9岁之间),男性20/42(48%)。在MT前以13/42(31%)的患者接受了静脉组织型纤溶酶原激活剂。脑卒中的病因包括心脏栓塞(19/42)(45%),主动脉/颈动脉病(11/42)(26%),局灶性脑动脉病(1/42(2%))和隐源性原因(7/42)(17%)。
从文献中,摘录了2019年底之前英语文献中公布的133例儿童MT患儿的数据(,年龄中位数为11岁,年龄介于6个月至17岁之间;81/117(69%)性别为男性。在MT之前以18/133(14%)使用了静脉内组织型纤溶酶原激活剂。脑卒中的病因是:心脏栓塞发生64/133(48%),主动脉/颈内动脉病15/133(11%),局灶性脑动脉病4/133(3%)和隐源性27/133(20%)。
42例患者的MT动脉穿刺时间为2到63.6小时,中位数为5.5小时。3例患者在24小时后,25.4小时(前循环),30.3小时(基底动脉闭塞)和63.6小时(基底动脉闭塞)接受了治疗。在文献报告中,有76例报告了接受MT的时间,而病例报告以不同的方式报告了到达动脉穿刺的时间,重新通气的时间或接受MT的时间,一般为1到50小时,中位数为5.5小时。
文献报告了3例严重的围手术期并发症。由于麻醉诱导的过敏反应,有2次心脏骤停,一个在7岁的心脏病患者中,另一个在16岁的心脏骤停中。两名患者均存活并随后出院。还有一例医源性解剖。在治疗24小时以上的患者中,没有发生这些围手术期并发症。
结果报告的完整性
本研究中有39/42(93%)的患者MT前有NIHSS评分,而文献中有98/133(74%)的患者可使用(OR,4.42 [95%CI,1.47-19.89])。本研究中有29/42(69%)名患者在MT 24小时后可NIHSS评分,而文献中则为38/133(29%)(OR,5.48 [95%CI,2.62–12.06])。本研究中有有27/42(64%)位患者出院时可使用NIHSS评分,而文献中有42/133(32%)位患者(OR,3.85 [95%CI,1.87–8.19])。
同类群组和发布偏倚的完整性
在研究队列中,MT前NIHSS的中位数(图1)为12(IQR,11–16;n = 39),在文献队列中,中位数为15(IQR,10–20;n = 98)。对于研究人群,中位数NIHSS出院时24小时为9(IQR,5–12;n = 29),出院时为5(IQR,2–10;n = 27)。对于文献队列,中位NIHSS在24小时时为4(IQR,3-8;n = 38),出院时为3(IQR,1-5;n = 42)。当仅包括MT评分前后的患者时,中位数和IQR相同。
当对报道有随访的患者进行MT前NIHSS与MT后NIHSS进行比较时,研究队列中24小时NIHSS的中位数下降为3(IQR,0–7,n = 28),而研究组为8( IQR,5-11,n = 38)。在研究队列中,出院时NIHSS的中位下降为7(IQR,1-10,n = 26),在文献病例中为9(IQR,7-15,n = 41)。考虑到每位患者的MT前得分,这些差异的比值比在出院24小时时为5.97(95%CI,2.28-15.59),出院时为3.68(95%CI,1.45-9.34)(图2)。
文献队列中除2例外的所有患者在两个随访期间均显示出改善,1例患者未改变,1例在出院前死亡(图3和4)。尽管该研究队列中的许多患者也表现出改善,但有7例患者在手术后24小时内报告了相同或较差的NIHSS,出院时有4例患者具有相同或较差的NIHSS。出院后,一名研究患者的病情改善了20倍或更多,其中5例患者无变化或轻度恶化。文献中有5名患者出院后存在改善。
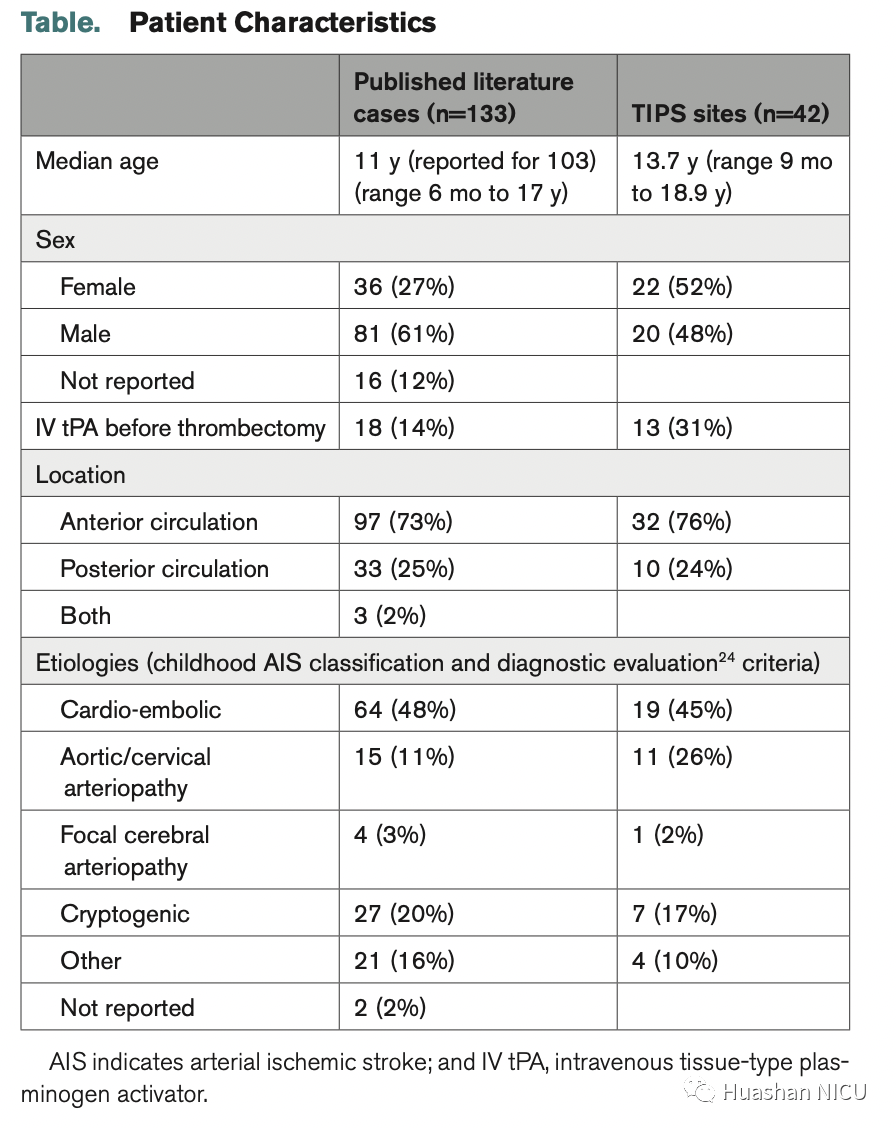
表 基线数据
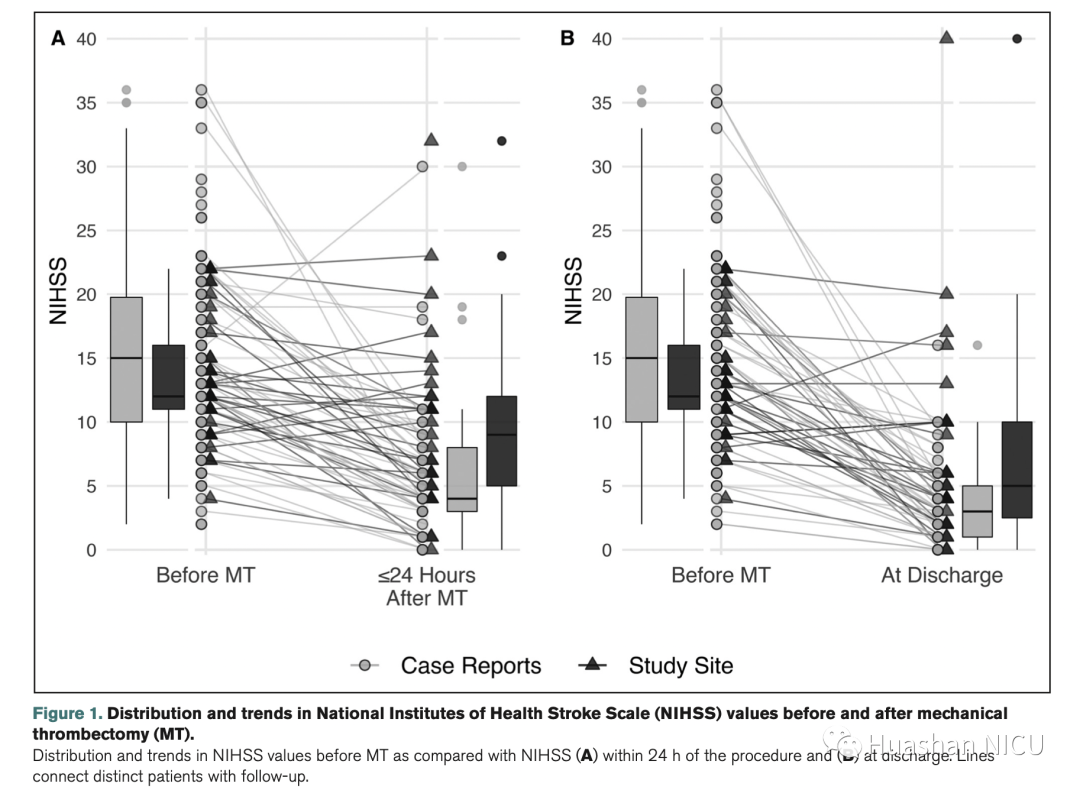
图1 治疗前后NIHSS评分结果统计分布图
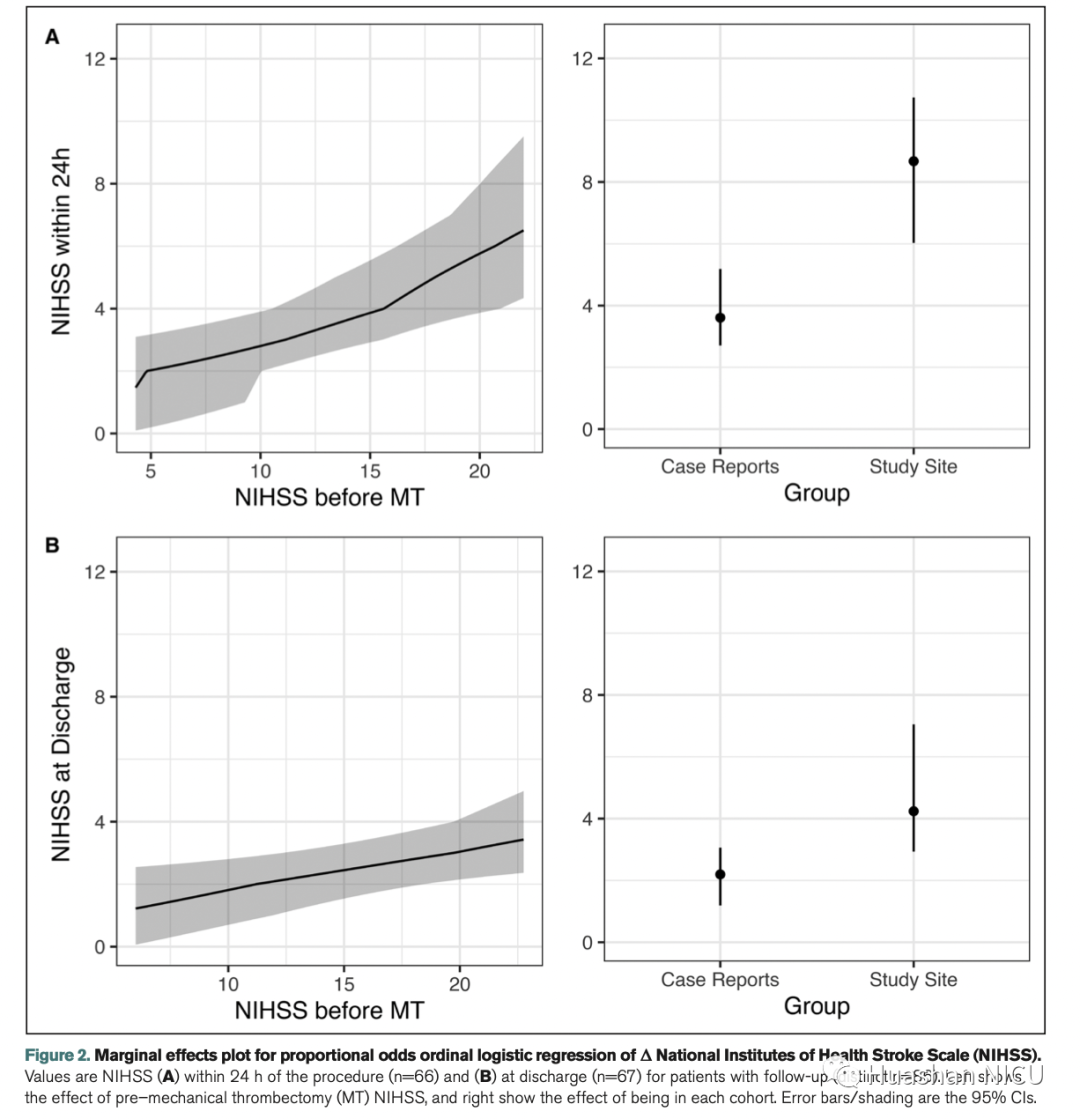
图2 NIHSS评分逻辑回归分析后的边际效应图。A图表示24h内NIHSS评分,B图表示出现时的NIHSS评分。
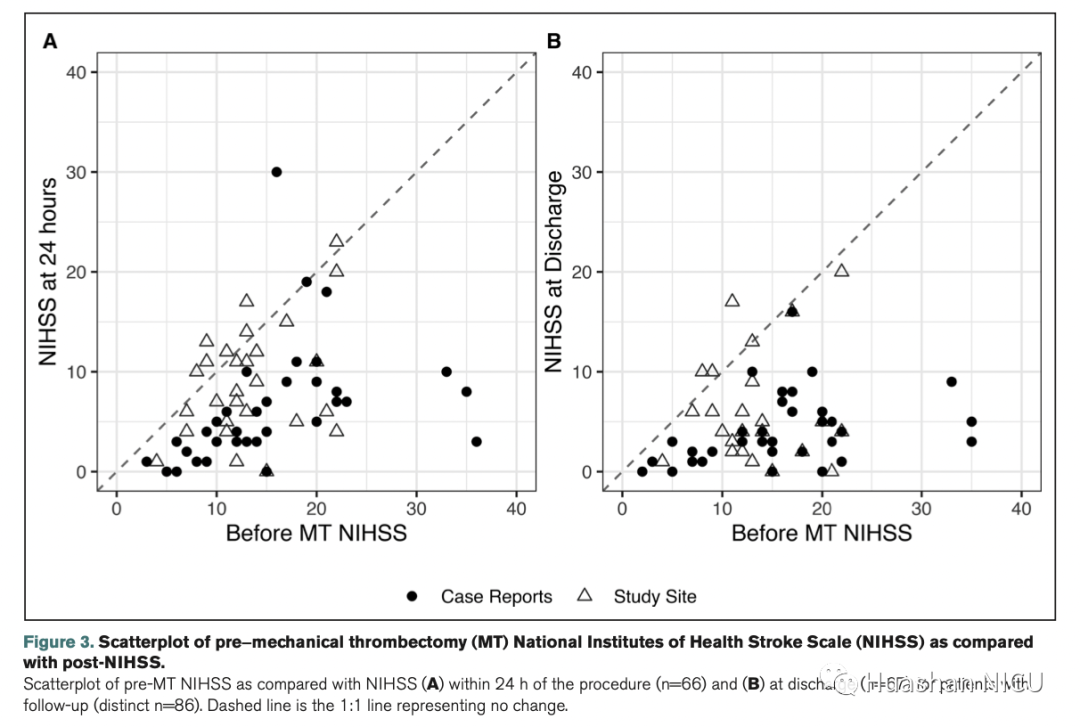
图3 取栓前后NIHSS评分分布图
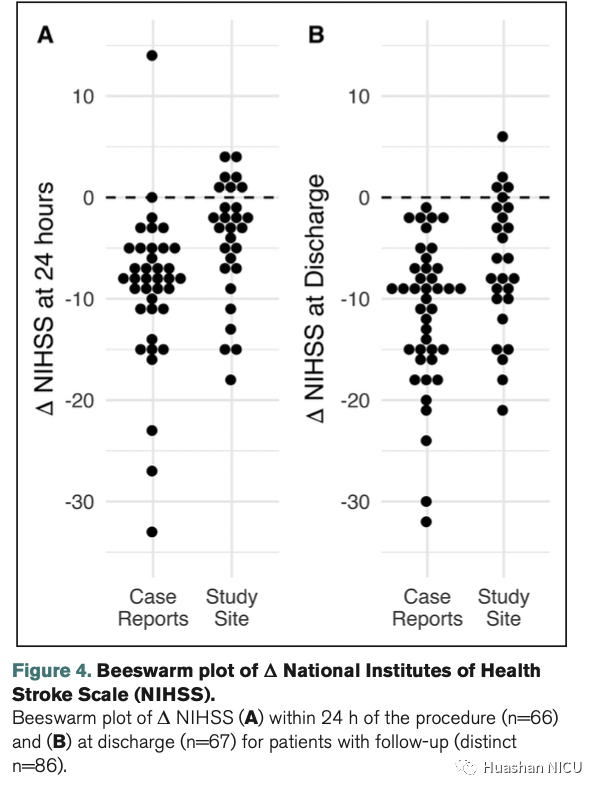
图4 NIHSS评分蜂巢图。A图表示24h内NIHSS评分,B图表示出现时的NIHSS评分。
研究结论
本研究得出的小儿卒中后机械性取栓的队列研究大大减轻了目前已发表研究中明显的发表偏倚,这突出表明了小儿卒中后机械性取栓研究需要严格的数据收集。掌握针对AIS儿童卒中后机械性取栓的安全性和有效性的综合关键指标,对于创建基于临床证据的小儿AIS急性治疗指南至关重要。未来的目标包括收集每个经历过卒中后机械性取栓儿童的标准化数据,以帮助确定卒中后机械性取栓的儿科治疗是否获益,并努力制定改善中风儿童的治疗过程的策略。
讨论与阅读体会
与文献中的患者相比,从TIPSTER研究中收集的MT儿童的数据表明,MT前,MT后24小时以及出院时NIHSS报告率显着更高。总体而言,从TIPSTER报告的患者在MT之前和之后的NIHSS中发生的变化比文献中的患者要多,而异常值的数量也相应减少,而MT后NIHSS则得到了极大的改善。尽管没有简单的方法可以根据病例报告来证明偏倚,但本研究的发现表明,可能存在选择性地报告突出或异常结果的趋势,这可能会在当前的儿科MT文献中引入严重的偏倚。
成人中风文献得益于几项随机对照试验和荟萃分析,这些分析和荟萃分析避免了偏倚的可能性,并全面报告了NIHSS和其他结局指标。例如,在HERMES研究者进行的荟萃分析中,已知有97%(615/634)的患者接受了NIHSS从MT前到MT后24小时的变化。这些严格的报告标准促进了成人中风治疗指南的制定和广泛采用。不幸的是,由于儿童患者的病因和中风的自然病史不同,因此成人的前瞻性数据无法轻易地应用于儿童。
目前TIPSTER研究中的42名儿童队列包含了目前可获得的最高质量的小儿MT结局数据。与文献相比,该队列的数据更一致地包含公认的卒中预后指标,并显示出较低的良好短期临床预后率。一致的数据收集可以帮助更准确地表征包括潜在不良事件在内的程序风险。这样的数据收集实践对于准确地表征临床益处是必要的。这两个因素共同决定了风险与收益的确定,这是未来任何临床指南所必须具备的。尽管前瞻性数据将提供更强的临床证据来定义治疗策略,但本研究的结果强调了在根据已发表的儿科MT报告制定治疗决策时必须采取的谨慎态度。

译者简介
钟俊杰,医学博士,神经外科专业,毕业复旦大学附属华山医院。博士期间师从朱剑虹教授,从事认知障碍与神经再生,及干细胞研究。