 亚专科
亚专科

研究背景
非创伤性原发性脑出血(ICH)每年在全球范围内引起200万例中风,其1年生存率50%,5年生存率约30%。在幸存者中,少于三分之一的病患可以在发病后6个月内独立进行日常生活活动。常见的与ICH相关的危险因素包括高血压、高龄、淀粉样血管病、心房颤动和糖尿病。ICH的早期阶段(头48小时)占总死亡率的50%,并且通常与神经系统并发症如占位效应,颅内压升高和脑疝。晚期(数天至数周)与诸如肺栓塞,吸入性肺炎和败血症等并发症有关。
鉴于ICH的高发病率和高死亡率,目前正在研究各种新颖的干预措施。在大型多中心随机对照试验(RCT)中,例如INVEST和ENRICH,已经评估了不同的神经外科手术选择,但迄今为止并未有证实显着改善预后。同时,已经进行了ICT和MISTIE试验之类的RCT研究,以评估微创手术与药物治疗或常规开颅手术的比较,并使用不同的手术技术获得不同程度的成功。由于目前尚无理想的ICH治疗选择,因此尽早进行诊断以防止随后导致并发症恶化的并发症的发生很重要。
ICH并发症可以作为早期死亡率和发病率的有用预后因素,针对这些并发症的干预措施可以改善生存率和功能预后。有许多研究显示了特别是脑积水,脑水肿,静脉血栓栓塞性事件,癫痫发作和感染都影响ICH的整体死亡率和功能结局。然而,对这些继发性并发症及其相关医疗资源利用的发生率和影响的研究一直很有限。本研究的目的是量化因ICH可能引起的每一种主要并发症的治疗发生率和与治疗相关的费用。
研究方法
研究设计
本研究是使用IBM Marketscan研究数据库进行的一项回顾性队列研究,该数据库是功能完善的大型索赔数据集,可以纵向跟踪患者数据,包括诊断,药物和相关的医疗费用。在本研究中纳入了2011年1月1日至2014年12月31日期间被诊断为ICH的18岁或18岁以上的患者。索引日期是在住院或门诊患者中首次诊断为ICH的日期。研究队列的详细纳入和排除标准见研究流程图(图1)。
并发症的定义
所考虑的ICH并发症包括脑水肿,脑积水,癫痫发作,静脉血栓栓塞事件(VTE),肺炎和尿道感染。然后根据这些并发症将患者分为亚组。如果患者出现多种并发症,则将它们包括在用于计算死亡率和HCRU的多个复杂组中(即,由并发症组成的组不是互斥的)。本研究关注的是在初次入院ICH期间出现的并发症,这被定义为入院指数(index hospital admission)。从出院后发生的任何并发症均不视为本研究的并发症。同样,本研究仅考虑了针对初始ICH许可范围内并发症的侵入性治疗。
住院60天内死亡率
为了追踪60天的住院死亡率,对患者从ICH最初诊断到住院死亡发生的时间进行跟踪。未发生院内死亡的患者最早在以下事件发生时进行检查:1)住院的最后一天,2)从数据库中取消注册,3)初次诊断ICH后60天结束。
计算医疗资源利用率(HCRU)
通过追踪ICH入院的住院费用和住院时间(LOS)来计算每种并发症的HCRU。还评估了出院后的门诊费用。对于具有侵入性治疗选择的脑积水和脑水肿,包括开颅手术,去骨瓣术和脑脊液分流术,本研究比较了接受侵入性治疗与未接受侵入性治疗的费用。对所有成本均进行了0-7天,7-30天,30-60天和60-365天的指数后时期评估,并使用1913年的消费者物价指数数据将其调整为2018年美元的通货膨胀率 至2019.16在评估这些时间段的费用时,仅包括每个时间段连续入组的患者。此外,本研究计算了索引后7天,30天,60天和1年的累计费用。
数据分析
数据库提供了描述性统计数据,包括患者的人口统计资料,并发症发生率,LOS,死亡率和费用。因为并发症组不是相互排斥的,所以没有进行假设检验来比较所有组的死亡率。但是,本研究确实进行了对数秩检验,以比较有无脑水肿和侵入性治疗的患者与无创治疗的患者以及有并发症的患者和没有并发症的患者之间的生存期。使用广义估计方程法通过对数链接函数估计不同时间点的平均成本。变量包括诊断时的年龄,性别,地区,大都市统计区域,保险类型,就业状况,埃利克豪斯合并症指数(ECI),并发症的类型和侵入性治疗。住院死亡率和并发症的累积发生率使用Kaplan-Meier方法估算置信区间的百分比。在所有情况下,未经校正的多重性,统计学意义均被评估为0.05。使用SAS软件进行分析。
研究结果
在IBM MarketScan研究数据库中确定了最初的114,430名成年患者,并在2010-2014年间诊断了ICH。在这些患者中,有72,190人在7天内被送进医院。应用所有纳入/排除标准后,共有25,322例患者纳入了统计,并发症发生率和住院死亡率分析(图1)。使用归因保险计划,索赔无效或在成本方面存在异常(定义为最高和最低1%)的患者被进一步排除在外。计算了21,481名具有1年索引前和1年索引后连续健康保险入组的患者的费用。
研究对象基线数据特征
表1汇总了25,322名患者的患者统计学信息。队列的中位年龄为65岁(IQR 55-80岁)。大多数患者是依赖的(41%)或退休的(31%),并且正在使用Medicare补充(46%)或商业(41%)保险计划。基线ECI评分中位数为0(IQR 0-7)。
并发症发生率
在整个队列中,有10,619例患者(42%)在他们的ICH入院索引期间出现了至少1例并发症(表4)。初次ICH入院期间住院并发症的发生率(从最高到最低),发病时间短,分别是脑水肿(22%,0天),脑积水(11%,0天),肺炎(10) %,3天),尿路感染(6%,1天),静脉血栓栓塞事件(5%,5天)和癫痫发作(5%,0天)。每种复杂情况的累积发生率在图2中绘制。
住院死亡率
由ICH并发症分层的住院死亡率在第7天,第30天和第60天按从高到低的顺序排列为脑积水(24%,32%和34%),脑水肿(15%,20%和21%) ,肺炎(8%,18%和21%),癫痫(7%,13%和14%),静脉血栓栓塞事件(4%,11%和13%)和尿路感染(4%,8%) ,和9%)。图3A显示了60天住院死亡率的Kaplan-Meier图。显然,侵入性治疗确实在延长脑积水患者的生存中具有显著作用(图3B;60天住院死亡率26.6%vs 40.7%,p <0.0001,对数秩检验),但不影响脑水肿的患者(图3C;60天住院死亡率,分别为22.3%和20.3%,p = 0.44,对数秩检验)。
医疗资源利用
整个队列的中位住院天数为5天(IQR 2-10天),无并发症的患者为4天(IQR 2-7天)。并发症的发生延长了中位住院天数(无并发症中位数4天),其中与脑水肿相关的住院天数最短(中位数7天),而与VTE相关的最长住院天数(中位数16天;表2)。
表3汇总了基线(索引前1年)和索引后7天,30天,60天和1年所有患者的住院,门诊和总服务费用(中位数,IQR)。在有并发症的患者中,脑积水亚组在索引后7天(包括索引日期)的总服务费用最高,为92,776美元,而尿路感染亚组的最低总费用为27,542美元。其他并发症的中位费用从高到低依次为:VTE(77,206美元),肺炎(69,274美元),脑水肿(41,966美元)和癫痫发作(35,931美元)。在所有时间点上,排名都是一致的,除了在索引后7天后VTE和肺炎产生的费用高于脑积水。在相关的并发症组中,接受侵入性治疗的亚组的花费也比那些在指数后7天未接受侵入性治疗的亚组高:脑水肿(侵入性为104,284美元,非侵入性为29,198美元)和脑积水(侵入性为111,662美元,非侵入性为62,693美元;表4)。
累积费用汇总在图4。在指数(包括指数日期)后1年,与中位数累积总成本高相关的前三项并发症是脑积水(170,839美元),肺炎(159,428美元),和VTE(153,181美元)。尿路感染仍是成本最低的子组,为一年(65,437美元)。在可考虑手术干预的并发症中(见表7),脑水肿患者接受有创治疗,在1年时的累积总成本最高,为233,230美元,比无创治疗的亚组高162,454美元。。相反,脑积水亚组之间的差异不是那么大:指数后1年为203,535美元(侵入性治疗)与137,451美元(非侵入性治疗)。
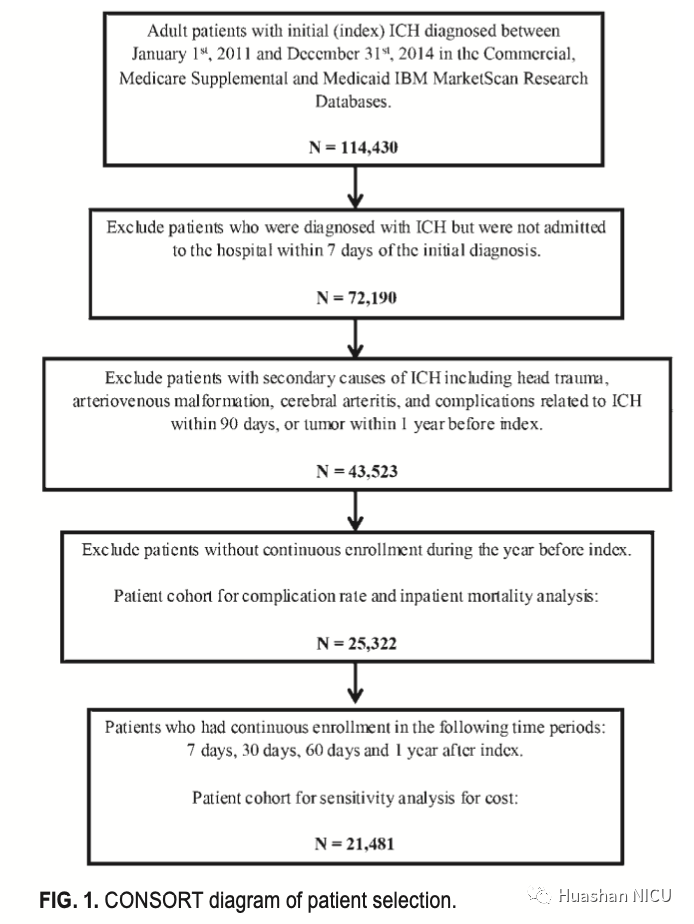
图1 研究设计图
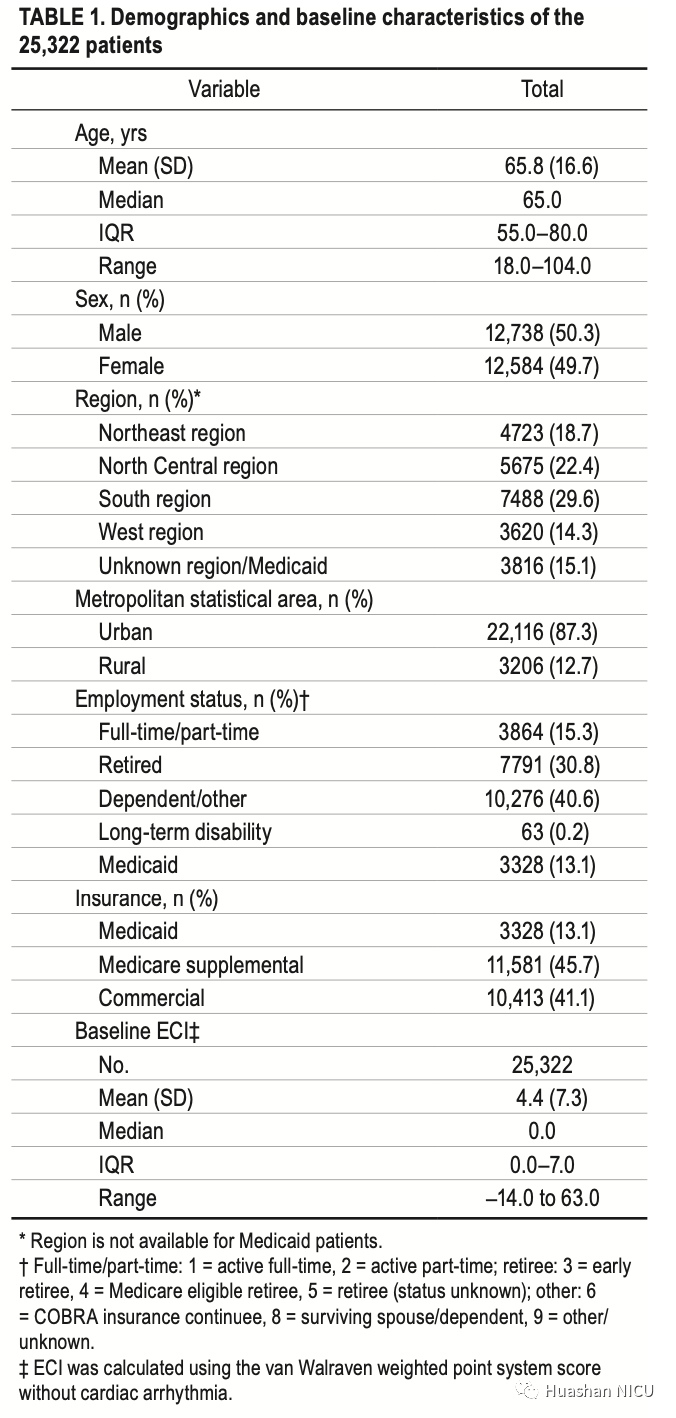
表1 人群基线数据
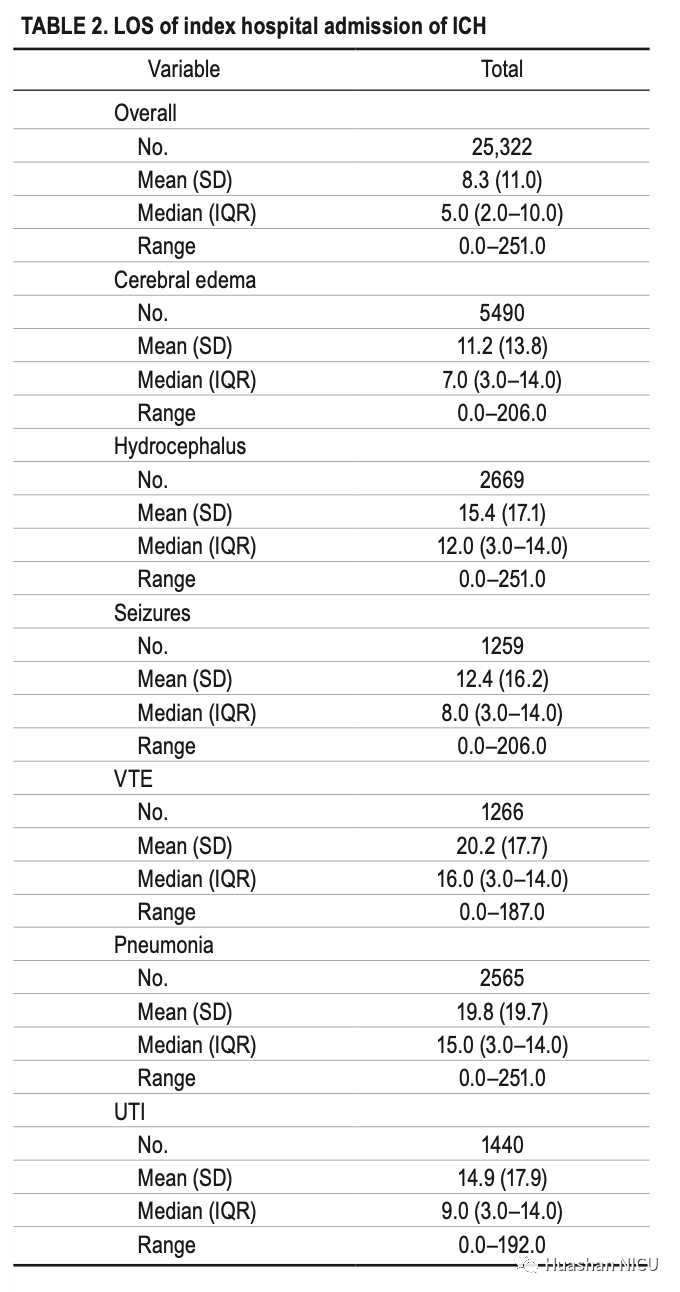
表2 住院天数及并发症统计表
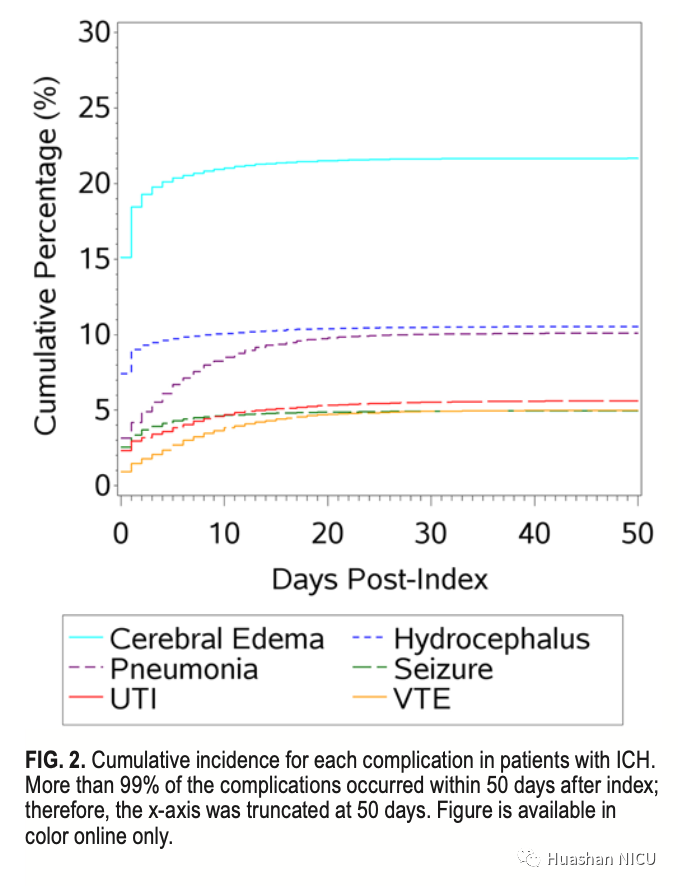
图 2 ICH患者每种并发症的累积发生率
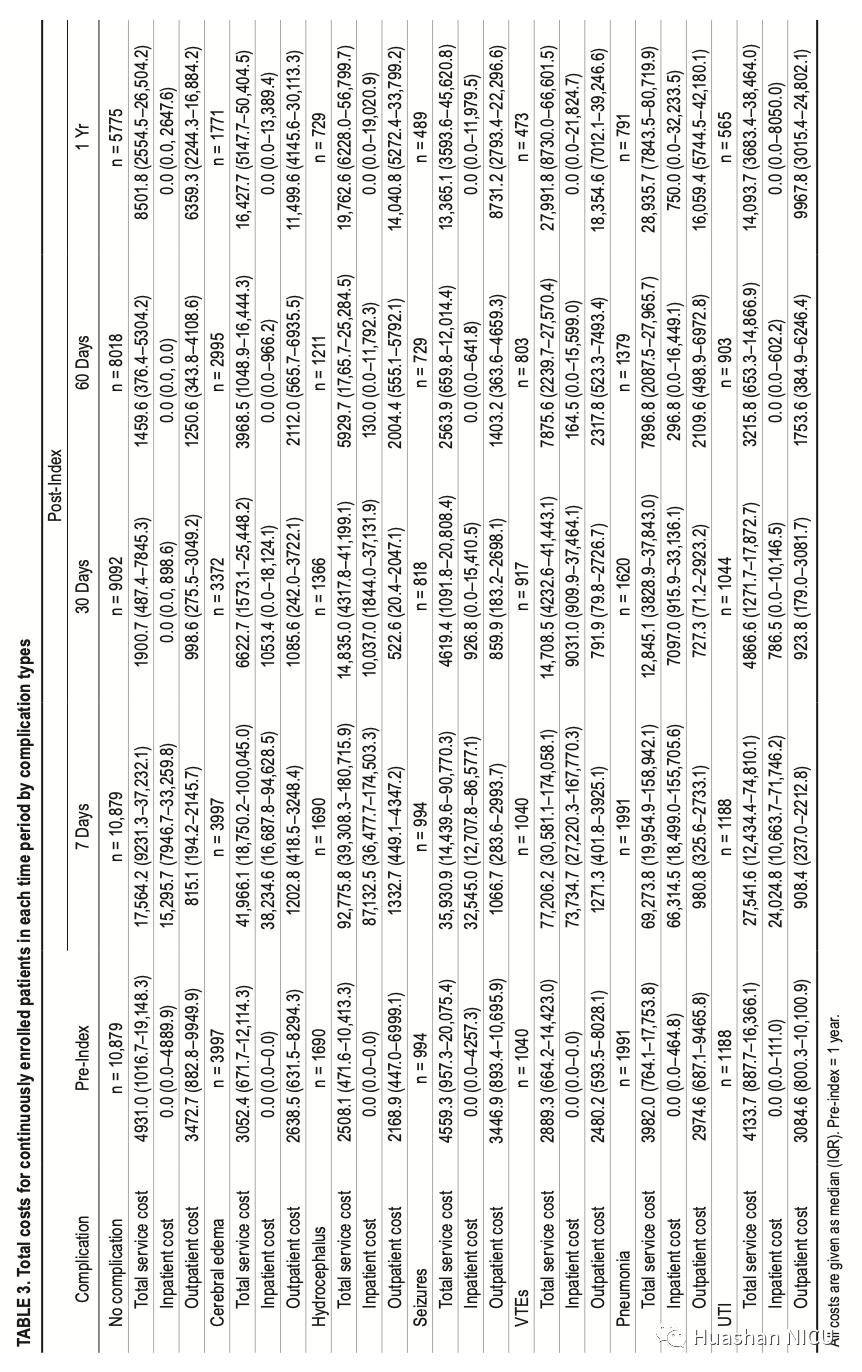
表3 按并发症分组的经济费用统计表
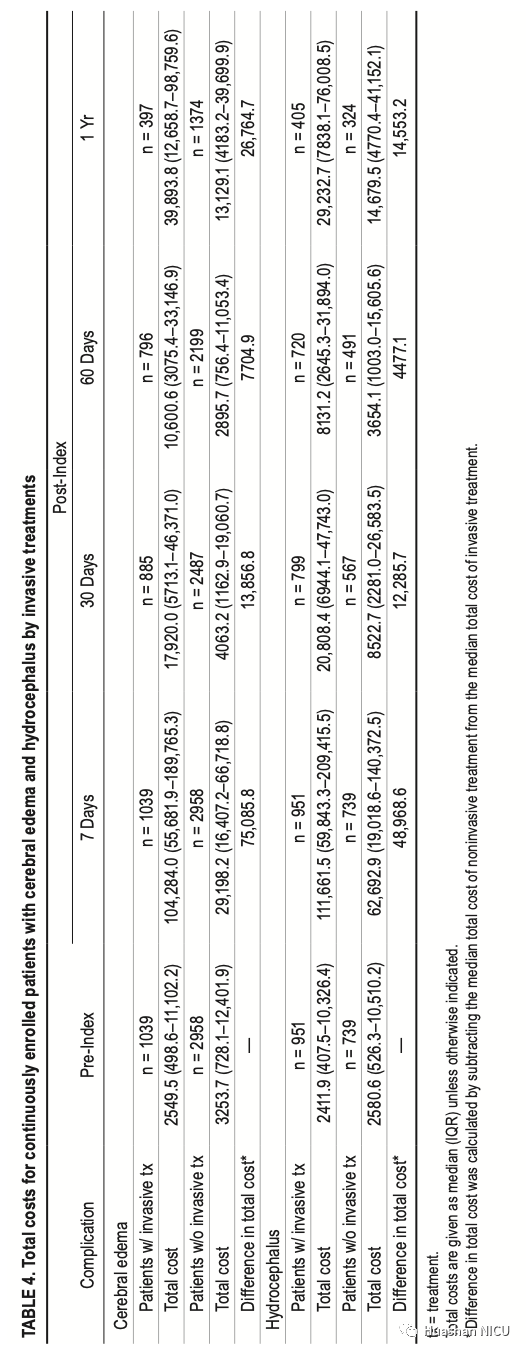
表4 侵入性治疗脑水肿和脑积水患者的总费用统计表
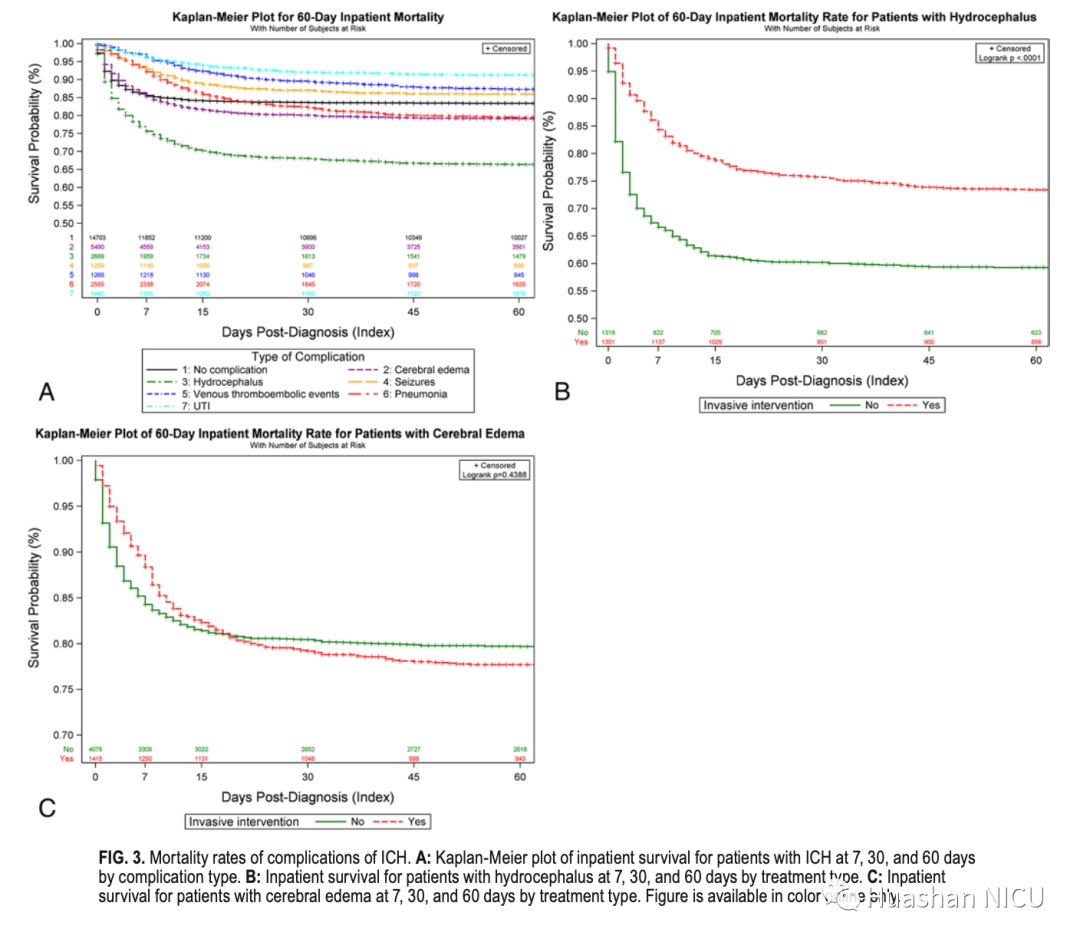
图3 ICH并发症的死亡率分析图
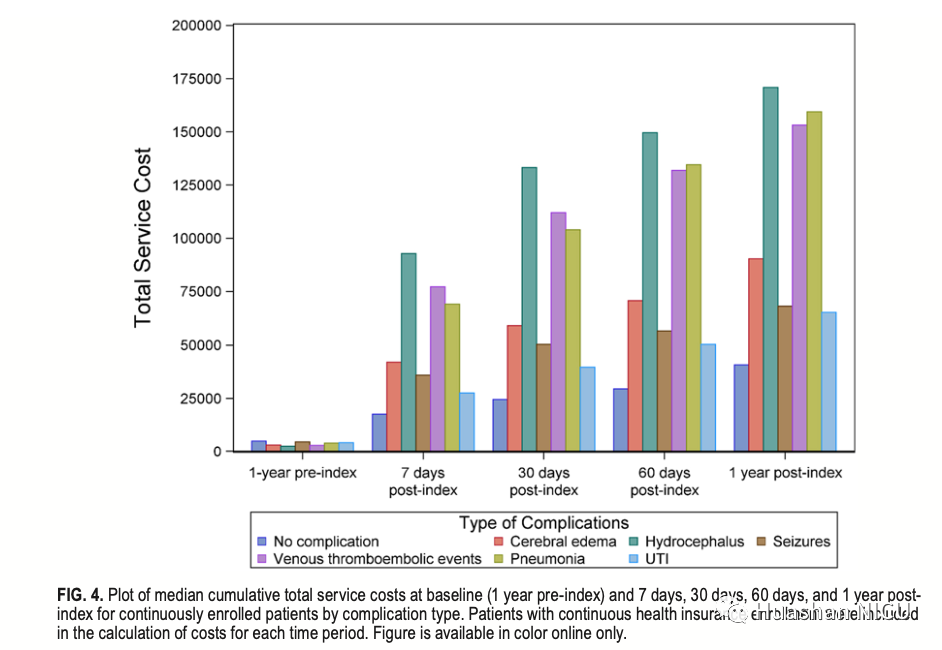
图4 通过并发症类型对连续入组患者在基线和指数后7天,30天,60天和1年后的累计总经济费用中位数图
研究结论
本研究是美国非创伤性ICH患者最大的队列之一,其研究特点是对对随后发生的并发症的发生率及其对健康的经济影响进行量化分析。本研究结果表明,虽然脑水肿是ICH最常见的并发症,但是脑出血,脑积水,VTE和肺炎在ICH之后的第二年中始终造成最大的费用负担。脑积水引起的死亡率最高,且经济费用最高。
讨论与阅读体会
主要发现
非创伤性脑出血仍存在巨大临床需求。脑出血后并发症可以作为早期死亡率和发病率的有用预后因素,针对这些并发症的干预措施可以改善生存率和预后功能。本研究总结了美国脑出血患者并发症率,如脑积水,脑水肿,静脉血栓栓塞,癫痫发作和感染,这些并发症均被证明可导致不良后果。本研究纳入的25,322名成年患者中,有10,619名(42%)在最初的脑出血入院期间至少出现了1种上述并发症。脑积水在脑出血诊断后7天和1年内在所有时间点的住院死亡率最高,总费用最高,累计费用最高。
脑积水的发病率和死亡率
本研究结果发现脑积水(11%)是脑出血后第二常见的并发症,但与住院死亡率最高相关。值得注意的是,尽管脑积水本身就伴随着高死亡率,这种趋势可能部分归因于脑积水与其他并发症(如脑室扩大)的频繁相重合,这也与预后不良有关。通过治疗可以减轻因脑积水引起的死亡。既往研究发现与单纯保守治疗(12%)相比,早期外科手术可改善结局(18%),与本研究的结果一致(60天住院患者死亡率分别为26.6%和40.7%),表明侵入性干预可提高生存率。同样,关于脑出血继发性脑室内出血治疗的系统评价也报告:保守治疗的病死率为78%,而接受脑室引流的病死率为58%。总之,脑积水是第二常见的并发症,并与最高的死亡率相关,但侵入性干预可改善结局。这些发现与其他研究的发现一致,应进行进一步的研究以阐明脑积水以及其他并发症,与脑出血总体死亡率之间的关系。
与脑水肿,静脉血栓时间和癫痫发作相关的发病率和死亡率
本研究结果发现脑水肿是脑出血后最常见的并发症,与现有文献中的发现一致。在本研究的分析中,脑水肿的住院死亡率也位居第二。许多随机临床试验表明,在症状发作后48小时内进行去骨瓣减压术等侵入性干预措施可有效降低脑水肿继发性脑梗死患者的死亡率。在48小时后,手术不能改善死亡率。Berrouschot等研究发现,即使采用最好的药物治疗,继发于脑水肿的脑梗死的死亡率也可能在70%至80%之间。此外,脑水肿的侵入性治疗成功与否取决于脑出血的位置。例如,对后颅窝和皮层区域的脑水肿的治疗已显示出改善死亡率的益处,而当脑出血位于幕上区域时,其效果令人怀疑。然而,脑出血后脑水肿的总体死亡率很高。本研究的数据与先前的研究一致,表明脑水肿患者在脑出血诊断后2天的生存率急剧下降。此外,Kaplan-Meier生存曲线(无论是否有侵入性干预)均会导致脑水肿的患者,在第2天的生存率均迅速下降。综合来看,文献和本研究的数据表明,如果超过了关键的2天时间,则最好通过专注于维持适当的颅内压的药物治疗(即渗透疗法,气管插管,通气支持)来治疗患者,而不是通过侵入性治疗。
脑积水与脑水肿的医疗资源利用率比较
在比较医疗资源利用率引起的脑积水和脑水肿时,脑积水患者(170,839美元)在1年内的总累积费用高于脑水肿(90,394美元)。与脑水肿相比,脑积水的HCRU较高的原因可能有很多。最明显的是,脑积水的费用较高至少部分原因是脑积水患者的住院费用(137,117美元)比脑水肿患者的住院费用高(56,426美元)。住院费用增加有一些可能的原因。本研究的数据表明,与脑水肿相比,脑积水的住院时间更长(12天vs 7天)。这可能是由于事实证明外科手术可以改善脑积水患者的死亡率。因此,由于与脑水肿患者相比,更多的脑积水患者可能需要进行侵入性手术(即开颅手术,分流术),因此脑积水患者将在医院花费更多的时间,增加医疗资源使用,最终导致更高的医疗护理成本。此外,更多的手术次数会增加分流失败和感染等并发症的风险,可能导致再次入院并增加HCRU。最后,研究表明,侵入性治疗并不会增加60岁及以上的脑水肿患者的生存率。考虑到本研究患者的中位年龄为65岁,本研究的数据与文献一致,即年龄较大的患者病情较差。预后且接受侵入性干预的可能性较小,最终导致死亡率增加和观察到的最短住院时间。
静脉血栓事件相关医疗资源利用率
本研究发现表明,在所有调查的并发症中,VTE的1年累积门诊费用最高(35,194美元)。Lin和同事的工作部分地解释了这一庞大的门诊费用,他们发现,复发后的患者与未复发的患者相比,在诊断之日后一年内,与VTE相关的医疗资源的总费用更高(当仅就与VTE诊断和抗凝治疗有关的索赔估算费用时,分别为38,591美元vs 15,123美元;p <0.001)。神经外科患者的VTE风险特别高,并已证明复发的风险-发生VTE后的复发率比未曾接受过VTE的患者高50倍以上。此外,门诊费用高也导致VTE的总体累积总费用较高(153,181美元),这与调查结果相符。在美国,长期门诊治疗约占中风终生总费用的35%。
研究局限
由于数据库和研究设计的性质,本研究存在固有的局限性。由于在研究期间主要使用ICD-9系统的编码变异性和非特异性编码性质,因此脑出血及其相关并发症无法区分为更精细的类别。MarketScan的门诊药房数据库未将用药数据与诊断代码相关联,因此无法捕获每种并发症的用药成本,因此没有在分析中包括用药成本。本研究还专注于仅在ICH初次入院时开发并发症和治疗方法。当患者出院后出现脑出血并发症时,本研究的方法可能会通过将患者错误分类为“无并发症”组而导致偏见。但是,这应该很少见,因为大多数ICH并发症会在症状发作后的24小时内发生。此外,本研究的老年患者人群对年轻人群的推广有限,因为年轻患者的病因不同(例如,脑外伤),危险因素和与ICH相关的合并症会改变并发症的发生率和预后。
译者简介
钟俊杰,医学博士,神经外科专业,毕业复旦大学附属华山医院。博士期间师从朱剑虹教授,从事认知障碍与神经再生,及干细胞研究。