 亚专科
亚专科

序言
临床前和临床研究表明,使用非甾体抗炎药(NSAID)抑制环氧合酶-2(COX-2)能够减轻自发性脑出血(ICH)后继发性损伤。但院前使用NSAID是否会影响患者预后尚不清楚。美国哥伦比亚大学Natasha Ironside等人探讨了院前服用NSAID对ICH患者预后的影响,相关结果发表在2020年7月的《Neurocrit Care》。
文献地址: org/10.1007/s12028-020-01022-1
研究背景
自发性脑出血(ICH)是脑卒中的第二大类型,具有较高的发病率、致残率和致死率。目前尚无十分有效的、基于循证医学的治疗方法。继发性损伤被认为是影响ICH患者预后一个重要因素。大量的研究试图阻断继发性损伤的不同靶点,发挥神经保护作用。非甾体抗炎药(NSAID)通过抑制环氧合酶(COX),下调前列腺素的合成和血小板聚集,具有抗炎、解热和镇痛作用。临床前研究表明塞来昔布(COX-2选择性抑制剂)能够减轻ICH后炎症细胞浸润和血肿周围水肿,改善ICH动物功能预后。临床研究进一步表明,塞来昔布减轻了ICH患者血肿周围水肿的体积。基于此,我们设计本回顾性队列研究以明确发病前使用COX抑制剂能否改善ICH患者的功能预后。
研究方法
这是一项回顾性队列研究,数据来源于Intracerebral Hemorrhage Outcomes Project (ICHOP)项目2009年2月至2018年10月入组的患者。发病前7天内,每天使用COX-1或COX-2抑制剂一次或以上的患者纳入“NSAID组”;反之纳入“非NSAID组”。将NASID组中至少一次使用阿司匹林的患者去除后,剩余患者纳入 “非阿司匹林NSAID组”。主要结局指标是90天mRS评分。次要结局指标为住院死亡率、住院时间、出院mRS评分、出院Barthel指数、90天Barthel指数、90天ICH复发率和90天死亡率。使用倾向性匹配得分(1:1配对,卡钳值0.2)对两组患者之间基线资料的差异进行校正(年龄、种族、冠状动脉病史、高脂血症、糖尿病、降压用药、初始血肿量、血肿部位、入院前非阿司匹林抗血小板用药史)。
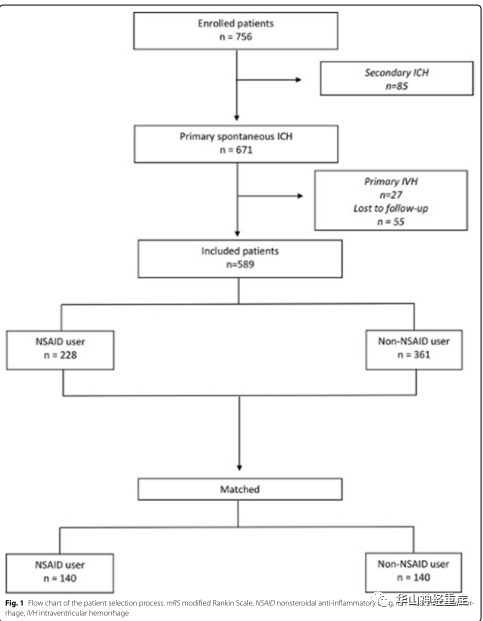
Figure 1. 入组流程图
研究结果
共纳入患者589例,平均年龄65.5±16.0岁,女性占比46.5%。NSAID组228例,非NSAID组361例子。NSAID组使用药物类型如下:阿司匹林85.1%(194/208)、布洛芬12.7%(29/228)、萘普生3.1%(7/228)、美洛昔康1.3%(3/228)、双氯芬酸钠1.3%(3/228)、吲哚美辛0.9%(2/228)、塞来昔布0.4%(1/228)。
NSAID组 vs 非NSAID组(倾向性得分匹配前)
NSAID组患者年龄更大,服用抗高血压药物更多,患冠状动脉疾病比例更高,高脂血症比例更大,糖尿病比例更大。
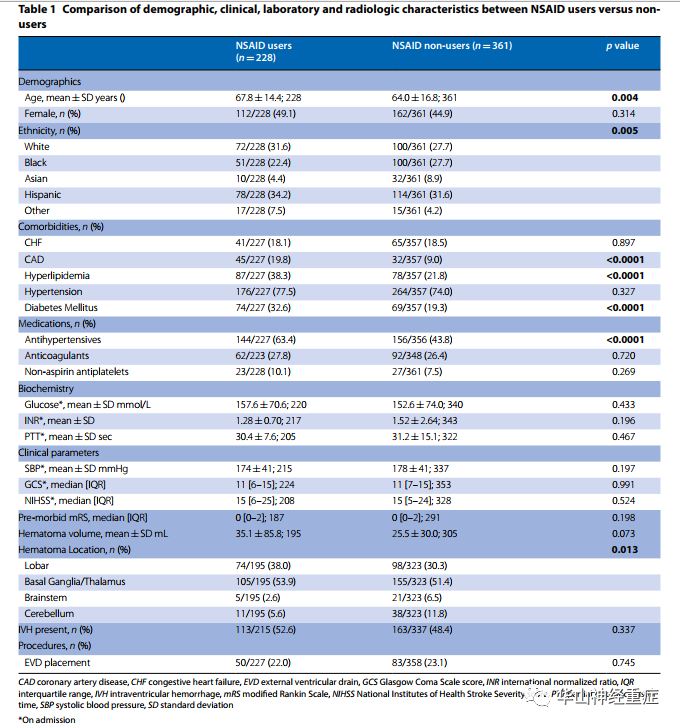
Table 1. NSAID组和非NSAID组(未匹配) 人口学资料、临床指标、实验室指标和影像学特征的比较
两组90天的mRS评分无明显差异 (校正OR值=0.914 [0.626-1.336], p=0.644);两组90天脑出血复发无明显差异(校正OR值=0.845 [0.359-1.992], p=0.701)。
Table 2. NSAID组和非NSAID组(未匹配) 主要和次要结局指标比较
NSAID 组vs 非NSAID组(倾向性得分匹配后)
配对后每组各包含140例患者,NSAID组患高血压病比例更高。
Table 3. NSAID组和非NSAID组(匹配) 人口学资料、临床指标、实验室指标和影像学特征的比较
两组90天的mRS评分无明显差异 (校正OR值= 0.650 [0.392–1.080], p=0.097);两组90天脑出血复发无明显差异(校正OR值=0.732 [0.241–2.220], p=0.581)。
Table 4. NSAID组和非NSAID组(匹配) 主要和次要结局指标比较
去除早期停止生命支持治疗的患者后,使用NSAID与较低的90天mRS评分有关(校正OR值=0.379 [0.212–0.679], p=0.001);使用NSAID与较低的出院mRS评分有关(校正OR值=0.505 [0.278–0.919], p=0.025);使用NSAID与较低的90天死亡率有关(校正OR值=0.309 [0.108–0.877], p=0.027)。
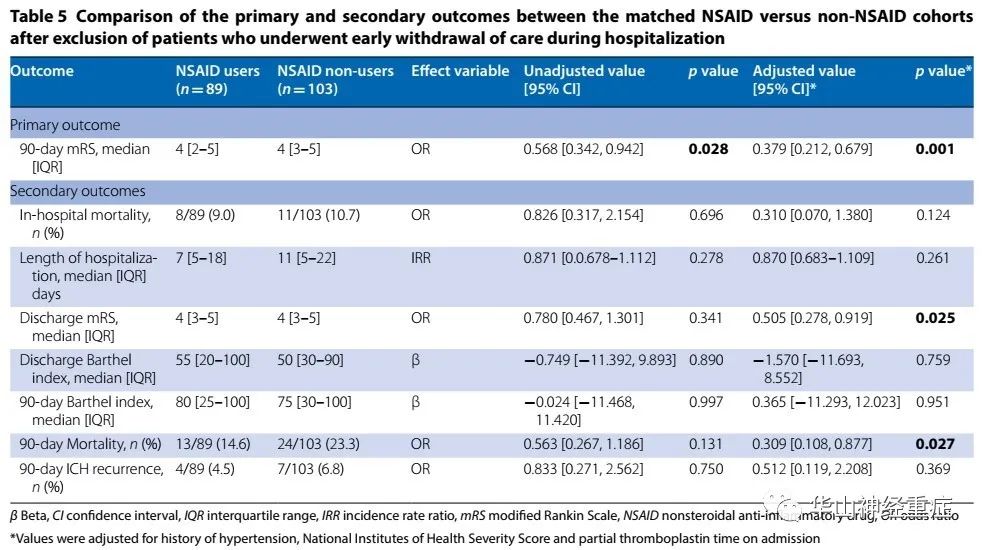
Table 5. NSAID组和非NSAID组(匹配) (排除掉早期停止生命支持的患者)主要和次要结局指标比较
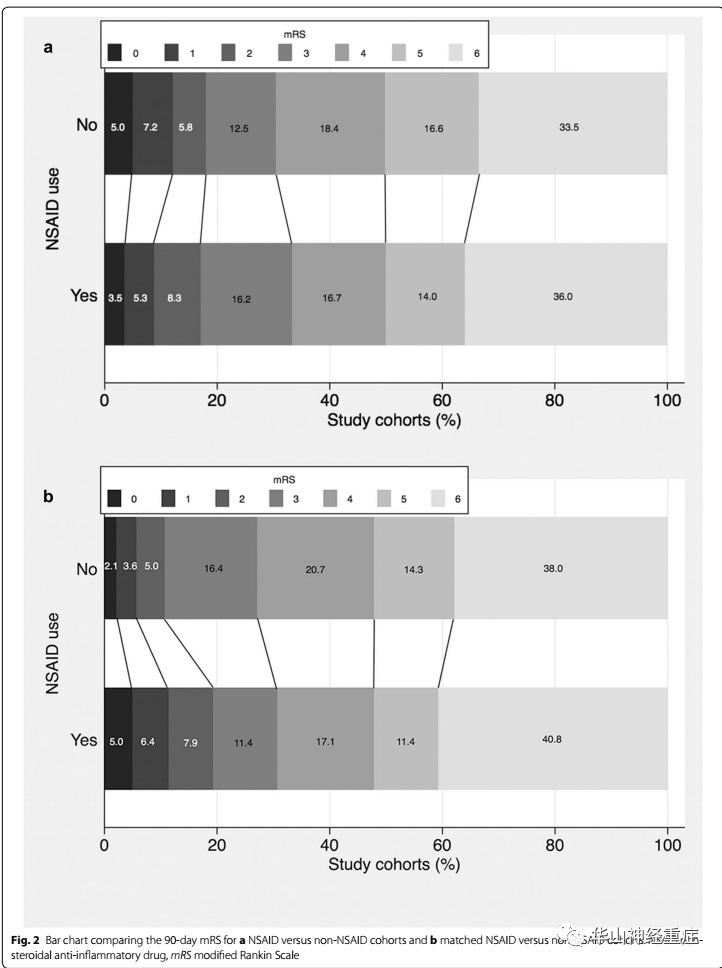
Figure 2. 两组90天mRS评分 a. NSAID组 vs 非NSAID组(未匹配)b. NSAID 组和非NSAID组(匹配)
将NSAID组服用阿司匹林的患者去除后进行二次分析
非阿司匹林NSAID组 vs 非NSAID组(倾向性得分匹配前)
两组90天的mRS评分无明显差异 (校正OR值=0.615 [0.343-1.101], p=0.102);两组90天脑出血复发无明显差异(校正OR值=2.644 [0.258-27.091], p=0.413)。
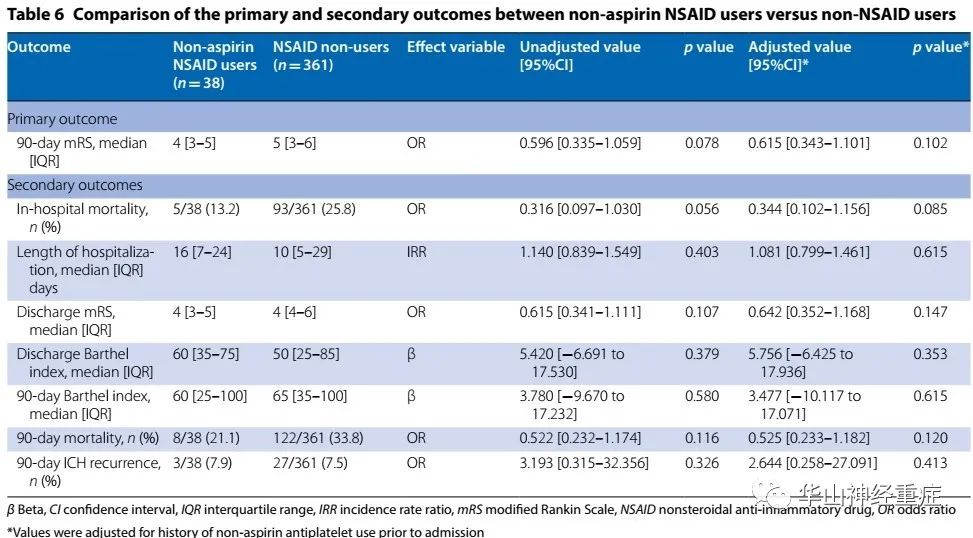
Table 6. 非阿司匹林NSAID组和非NSAID组(未匹配) 主要和次要结局指标比较
配对后每组包含140例患者。非阿司匹林NSAID组与较低的mRS评分(OR=0.390 [0.171-0.889], p=0.025)、较低的住院死亡率(OR=0.291 [0.092-0.925], p=0.036)、较低的90天死亡率(OR=0.329 [0.120-0.903], p=0.031),但校正后都无明显差异。两组90天脑出血复发无明显差异(校正OR值=2.586 [0.228-29.309], p=0.443)。
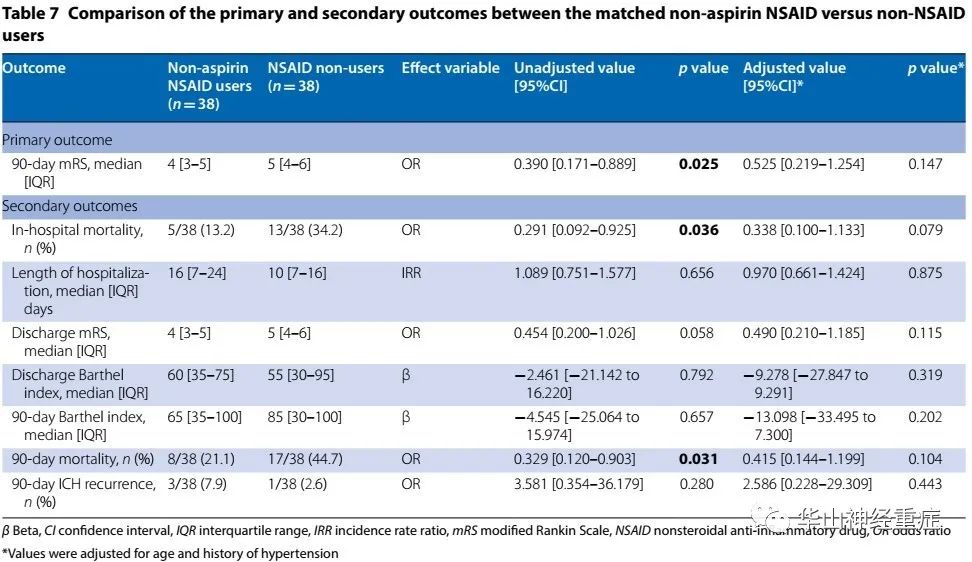
Table 7. 非阿司匹林NSAID组和非NSAID组(匹配) 主要和次要结局指标比较
Figure 3. 两组90天mRS评分 a.非阿司匹林NSAID组 vs 非NSAID组(未匹配) b.非阿司匹林NSAID 组和非NSAID组(匹配)
结论
院前使用非选择性NSAID类药物不会恶化患者病情和增加再次出血风险。院前使用NSAID类药物可能影响患者预后,但需要进一步前瞻性、大样本研究进行验证。
讨论及体会
NSAID通过抑制COX降低花生四烯酸转化为具有生物活性的类前列腺素,发挥抗炎作用。COX包括2种同工酶异构体,即COX-1和COX-2。COX-1主要在小胶质和周细胞中表达,COX-2主要表达于神经元的突触后树突和兴奋性末端。在ICH发生后,COX-2表达升高,而COX-1表达无明显变化。COX在ICH发挥的生理作用十分复杂,传统认为COX-2表达上调会加剧炎症反应,导致患者不良预后。但也有动物研究表明,上调COX-2或敲除COX-1可以提供脑保护作用。因此,非选择性NSAID对神经炎症的治疗效果可能与COX-2/COX-1比值相关。本研究表明,在去除早期停止生命支持治疗的危重患者后,院前使用NSAID与较低的出院及90天mRS、较低的90天死亡率有关。这说明院前使用NSAID的潜在获益对象可能是损伤较轻的患者。
尽管抑制COX-1介导抗血小板聚集作用,可能增加ICH患者再出血的风险,但也有不少研究表明,院前使用阿司匹林并不增加ICH患者再出血的风险。本研究结果同样表明,院前使用非选择性NSAID类药物不会恶化患者病情和提高再次出血风险。
最后,解读本研究结果时需考虑到以下局限性:1)由于是单中心、回顾性研究,在收集数据、变量选择时存在较大偏倚;2)样本量较小,可能降低检验效能,因此未能检出差异性变化;3)NSAID相关资料缺失,如使用剂量、频次及指针;3)由于NSAID组例数较少,无法进行分层分析以排除相关混杂因素,如进行非特异性和COX-2特异性分层分析。
译者
神经外科学博士(在读)
就读于复旦大学附属华山医院,导师为胡锦教授。