 亚专科
亚专科

导读
近年来视神经鞘直径(ONSD)超声检查成为CP无创监测的重要手段。但来自意大利神经重症监护室Tommaso Zoerle等人在SAH人群中探讨ICP和ONSD之间的关系,结果未发现两者之间的一致性。
输12
PMID:32314244
Neurocrit Care. 2020 Apr 21.
颅内压(ICP)在动脉瘤破裂蛛网膜下腔出血的病理生理中至关重要,实验及临床研究表明在动脉瘤破裂及颅内出血后,ICP突然升高可导致脑灌注压(CPP)下降和全脑缺血。出血1周内ICP频繁升高和病死率增加有关。因此,在SAH后进行ICP监测有助于避免避免继发性脑损伤、调整个体化治疗。
ICP监测时,可将探头置入脑实质暖和脑室内,后者常可用于连接脑室外引流系统。然后ICP探头置入是一项有创检查可增加出血及感染风险。因此临床上需要ICP监测的无创技术。
视神经鞘管直径(optic nerve sheath diameter,ONSD)作为一种无创监测技术位评估ICP带来希望。ONSD的测量方法有很多,包括磁共振(MRI)、计算机断层扫描(CT)和超生检查(US)。
视神经鞘管(ONS)直径和脑脊液(CSF)压力有关,视神经周围包绕的脑膜事实上是硬脑膜和蛛网膜下腔的延续。ICP增加会使CSF向ONS转移,导致其直径增大,主要是在视神经前部,随后由于CSF在纤维中的累积,视神经本身直径增加,最后引起视乳头水肿。
本研究的目的有2个,首先,探索ONSD超声监测的可行性;通过对比MRI和US的方法测量ONSD;第二,确定US-ONSD是否可作为动脉瘤破裂SAH后ICP监测的替代;通过分析US-ONSD和有外接ICP监测(同时外接EVD)之间的关系。
纳入标准:
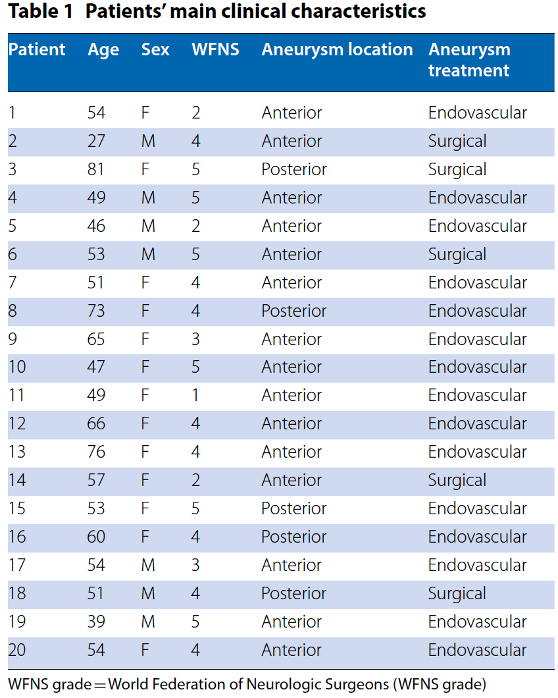
①2015.6-2017.10 意大利米兰一家医院神经重症监护室;
②纳入18岁以上的动脉瘤破裂SAH患者,且置入EVD(为缓解脑积水和/或监测ICP)
排除标准:
①孕妇;②有眼疾可能会影响US测量
患者管理:
根据国际推荐进行诊治,病情稳定后,所有病人SAH在CT检查后均行血管造影或CTA检确认。治疗的目标:早期对动脉瘤进行栓塞或夹闭,如有需要,颅内出血则行外科颅内血肿清除治疗;急性脑积水则行EVD引流脑脊液。治疗目标是ICP控制在20mmHg以下,CPP在65mmHg以上。
超声测量视神经鞘直径(US-ONSD)
B型超声,9-13MHz的线阵探头,眼睑闭合后涂上厚厚一层耦合剂。ONSD的测量位置在眼球后3mm,测量时直径距离是视神经周围高回声区域后外界之间的距离,该距离垂直于视神经纵轴(图1.),同时在横断面(探头水平)、矢状位(探头垂直)进行测量并取平均值。由两名眼部超声检查经验丰富的超声科医生完成测量。
在行MRI之前对患者两侧ONSD均进行测量,后行MRI检查,比较US-ONSD和MRI-ONSD的关系;以及US-ONSD和ICP之间的关系。
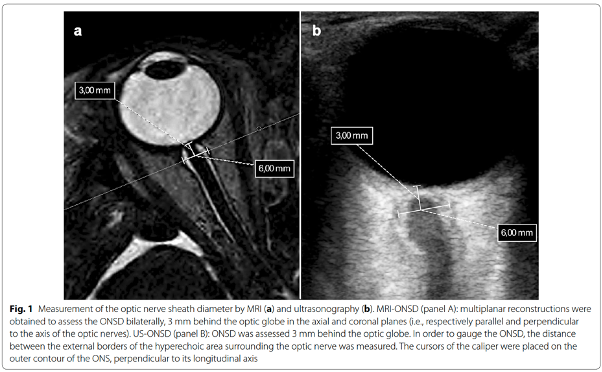
磁共振测量视神经鞘直径(MRI-ONSD)
使用带32通道头部线圈的磁共振机器,在轴向平面上获取具有以下参数的3D- 稳态自由进动梯度回波(FFSP)T2-加权序列:回波时间205ms,重复时间1500ms,翻转角度90°,视场23×14cm,体素尺寸0.4 × 0.4 × 0.4 mm3。由两名经验丰富的神经放射科医生获取多个平面重建,在轴向、冠状位(即平行于和垂直于视神经轴)测量眼球后3mm处视神经鞘直径;左右两侧均行测量。整个测量过程取两位医生测量的平均值进行分析。
ICP测量
ICP通过EVD进行测量。ICP通过内听道进行调零,记录EVD关闭时ICP值,同时进行超声测量。
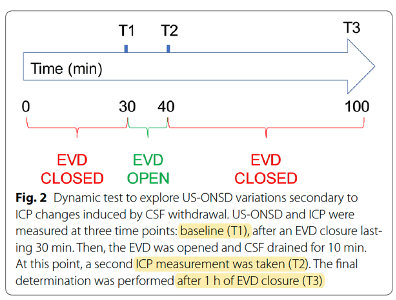
动态试验
探讨随ICP变化时US-ONSD的变化,连续多个时间点同时测量ICP和US-ONSD
T1(基线):EVD关闭30min
T2:开发EVD并且引流CSF10min后
T3:EVD关闭1h后重复测量。
统计分析:
Bland-Altman图用于描述US-ONSD和MRI-ONSD之间的一致性。
配对t检验:比较US-ONSD和MRI-ONSD值。t检验:比较左眼和右眼的MRI-ONSD和US-ONSD的均值。
US-ONSD的线性回归模型用于研究与ICP的关系。为对每个患者均有多次测量结果进行矫正,我们使用广义混合效应线性模型,对患者进行随机拦截。
ONSD和ICP单位不同,测量值差距较大,因此考虑了均值和标准差,对ONSD和ICP的值进行了标准化,从而得出z得分。针对三个时间点(T1,T2和T3)计算这些z分值,并以图形方式描点并连成线。如果ICP和ONSD有关,则ICP和ONSD线条一致性较好;如相关性较差或不相关,则两条曲线不一致。
2015.6-2017.10之间共纳入20例患者,平均年龄55±12岁,35%为男性。主要临床特征见表1.。ICP放置时间11.5天(1-20天),ICP中位数为12mmHg(9-75);85%患者至少有一次颅内压增高(ICP>20mmHg持续≥5min)。
超声和磁共振ONSD测量
10例患者行MRI测量的同时行超声测量,两者结果相似,平均MRI-ONSD为6.43±0.6mm,US-ONSD为6.38±0.39mm(配对t检验,p=0.54);Bland-Altman图所示,两者之间的差异为0.08mm,95%一致性在-1.13和1.23mm之间(见图3.),比例误差非常有限。患者左右两侧的MRI-ONSD和US-ONSD测量值没有差异(t检验p=0.26)

ONSD和ICP
20例患者在SAH发生的15天内行US-ONSD测量,每人平均检查4次(2-8次),共有81例次US-ONSD检查,中位直径左眼为6.44±0.43mm,右眼为6.43±0.47mm。ONSD测量值中90%超过正常范围(按照Geereart等人标准:病理状态ICP下的正常ONSD上限为5.86mm)。测量期间ICP的中位数为11mmHg(7-105mmHg)。左右两侧US-ONSD和ICP的线性回归模型显示的角系数接近0(p>0.05),解释方差不相关。且多次测量调整后,角系数仍非常低(右眼为0.002,左眼为0.004)。考虑一些少数ICP极高(最高105mmHg)的情况,分2步分析数据:讲全部ICP纳入分析,以及只将ICP在40mmHg的数据进行分析,但最终的结果没有改变,除了US-ONSD和ICP之间的关系。每个患者左右两侧视神经的平均值相似。
动态试验
10例患者行动态试验,每个患者每侧眼睛均在T1、T2、T3时间段对ICP和US-ONSD算z值(见图5.)ICP在这三个时间段数据不同,在CSF引流后下降,大部分病例(9/10)在EVD关闭后都有升高。ICP和ONSD之间的关系更为复杂,其中2例患者ICP和患者的左右两侧ONSD均显示出了较好的一致性;4例患者ICP和一侧ONSD曲线显示出了一致性;其余患者两侧ONSD和ICP之间完全没有一致性。

ICP的无创评估(如US-ONSD)给脑损伤患者带来明显优势,ICU和急诊科医生能够筛查患者颅内高压,同时可避免放置颅内压探头减少了出血和感染的风险。
最近有荟萃分析(纳入7项研究,320例不同程度急性脑损伤患者),结果显示US-ONSD检测颅内高压有较高的准确性。而本研究在SAH特定人群中US-ONSD和EVD测量的ICP无关,本研究的数据仍表明,CSF引流后ICP降低并在UNSD的动态随访中没有观察到一致性的变化。可能原因:1)US测量不准确,但本研究同时行MRI检测可排除这一点,同时说明US可准确反映解剖特征;2)视神经鞘解剖结果和SAH后ICP的相互作用,在大多数情况ICP升高会导致CSF向视神经鞘内转移,从而扩大了其直径。同样地,ICP降低后,CSF回流到颅内蛛网膜下腔,并相应的降低了ONSD;但是这种假设建立在视神经鞘有一定弹力,能使其在被扩张后仍会返回初始直径。
Hansen等人在一项尸检研究中探讨视神经鞘的弹性特征,结果显示一定范围内ICP升高,ONSD的变化是可逆的,但当压力负荷≥45mmHg,视神经鞘的直径不会回到基线。
SAH人群中ONSD不能反映ICP的变化,可能的解释:脑动脉瘤破裂期间ICP会突然升高至100mmHg,颅内高压的激增ONS急剧增粗,引起纤维完整性和弹性特征受到损伤。纤维弹力下降后,ICP和CSF改变时直径不再能做出适应性改变。
秦宣锋
博士,复旦大学华山医院神经外科颅脑外伤与神经重症团队医师,博士导师宋冬雷、赵曜教授,目前从事脑血管病的介入、手术及神经重症治疗